Infarctus du myocarde : symptômes, conduite à tenir, prévention et matériel d’urgence
En résumé : ce qu’il faut retenir sur l’infarctus du myocarde
- L’infarctus du myocarde, ou crise cardiaque, correspond à l’obstruction brutale d’une artère coronaire, privant une partie du muscle cardiaque d’oxygène.
- Le signe le plus connu est une douleur thoracique oppressante, mais l’infarctus peut aussi se manifester par un essoufflement, un malaise, des nausées ou une fatigue brutale, notamment chez la femme, la personne âgée ou diabétique.
- En cas de suspicion, il faut appeler immédiatement le 15 ou le 112. Il ne faut pas attendre ni conduire soi-même la victime aux urgences.
- Si la victime ne respire plus normalement et perd connaissance, il faut débuter un massage cardiaque et utiliser un défibrillateur automatisé externe (DAE) si disponible.
- La prévention repose sur le contrôle des facteurs de risque cardiovasculaire : tabac, hypertension artérielle, diabète, cholestérol élevé, surpoids, sédentarité, alimentation déséquilibrée et stress chronique.
L’infarctus du myocarde, plus communément appelé crise cardiaque, est une urgence vitale qui nécessite une reconnaissance rapide des symptômes et une prise en charge immédiate. Pour les professionnels de santé, les structures de soins, les cabinets médicaux, les EHPAD, les centres de rééducation, les cliniques ou encore les entreprises équipées en matériel de premiers secours, il s’agit d’un sujet central à la fois en matière de prévention, de diagnostic et de réactivité face à l’urgence.
Dans une logique éditoriale orientée santé et matériel médical, cet article a un double objectif : expliquer clairement ce qu’est un infarctus du myocarde, comment le reconnaître et comment réagir, tout en mettant en lumière les équipements professionnels utiles pour améliorer la prise en charge, comme l’électrocardiogramme ou le défibrillateur.
Qu’est-ce qu’un infarctus du myocarde ?
L’infarctus du myocarde concerne plus de 120 000 français chaque année. Cette complication cardiaque est plus connue du grand public sous le nom de crise cardiaque. Elle est due à un caillot de sang qui obstrue les artères coronaires servant à alimenter le myocarde en oxygène.
Sans cet oxygène, le myocarde (partie musculaire du cœur) ne peut plus assurer son rôle de pompe sanguine, ce qui peut provoquer l’endommagement ou la mort de certaines cellules du muscle cardiaque, et possiblement, l’arrêt définitif du cœur. L’infarctus survient généralement chez les patients qui détiennent un taux de cholestérol élevé, puisque les artères se bouchent à cause d’un cumul de graisses sur les parois, ce qui forme des caillots et limite ainsi fortement le débit sanguin.
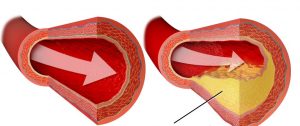
D’un point de vue médical, l’infarctus du myocarde correspond le plus souvent à la rupture d’une plaque d’athérome dans une artère coronaire. Cette rupture favorise la formation d’un caillot, qui bloque plus ou moins complètement la circulation du sang. En l’absence de reperfusion rapide, une partie du muscle cardiaque souffre puis se nécrose.
Il s’agit donc d’une urgence où chaque minute compte. Plus la réouverture de l’artère est rapide, plus les chances de préserver la fonction cardiaque sont élevées. C’est pourquoi la rapidité d’appel au Samu, l’accès à un électrocardiogramme et l’orientation vers une structure adaptée sont déterminants.
Pourquoi parle-t-on de “crise cardiaque” ?
Dans le langage courant, le terme crise cardiaque regroupe parfois plusieurs réalités : infarctus du myocarde, arrêt cardiaque, malaise cardiaque ou trouble du rythme. En pratique, il est important de distinguer ces situations. L’infarctus est un problème de perfusion du muscle cardiaque ; l’arrêt cardiaque correspond à l’arrêt brutal de l’activité mécanique efficace du cœur.
Cette distinction est essentielle, notamment pour les professionnels qui doivent choisir le bon matériel, orienter les protocoles d’urgence et former leurs équipes aux bons réflexes.
Quels professionnels sont concernés par ce sujet ?
L’infarctus du myocarde concerne directement ou indirectement un très large nombre de professionnels :
- médecins généralistes et cardiologues,
- infirmiers et infirmières,
- services d’urgences et structures préhospitalières,
- cliniques, hôpitaux et centres de rééducation,
- EHPAD et structures accueillant des publics fragiles,
- médecine du travail, collectivités, établissements recevant du public,
- entreprises équipées en défibrillateurs ou en matériel de diagnostic.
Quels sont les symptômes de l’infarctus du myocarde ?
Les symptômes typiques d’une crise cardiaque
L‘infarctus du myocarde se manifeste par une douleur dans le thorax donnant une sensation de compression. Avant la crise cardiaque, le patient peut souffrir d’angines de poitrine, il ressent alors une forte pression thoracique, c’est un des signes précurseurs de l’infarctus. Lors de la crise cardiaque, le patient peut ressentir les mêmes symptômes, mais de manière plus intense et sur une durée plus longue. La douleur thoracique peut s’étendre à la gorge, aux mâchoires, à l’épaule et au bras gauche.
Le symptôme classique le plus connu est donc une douleur thoracique en étau, pesante, prolongée, parfois décrite comme une oppression ou un écrasement dans la poitrine. Cette douleur peut irradier vers :
- le bras gauche,
- les deux bras,
- la mâchoire,
- le dos,
- le cou ou la gorge.
Les symptômes moins typiques à ne pas négliger
D’autres symptômes peuvent également apparaître comme un malaise, un essoufflement soudain, une confusion mentale, une fatigue brusque et intense, des palpitations, des nausées ou des vomissements. Toutes les personnes souffrant de crise cardiaque ne ressentent pas nécessairement de symptômes, notamment les femmes, les personnes âgées et diabétiques.
C’est un point essentiel en santé publique comme en pratique clinique : tous les infarctus ne se présentent pas de manière “spectaculaire”. Certains se manifestent avant tout par :
- un essoufflement brutal,
- une fatigue inhabituelle,
- un malaise,
- des nausées ou vomissements,
- une douleur isolée du bras, du dos ou de la mâchoire,
- un inconfort diffus difficile à décrire.
Infarctus chez la femme : pourquoi la vigilance doit être renforcée ?
Chez la femme, les signes peuvent être moins typiques et donc retarder l’appel aux secours. Une fatigue intense, un essoufflement, une douleur dorsale, des nausées ou un malaise peuvent parfois être au premier plan. Cette présentation moins caractéristique doit conduire à une vigilance particulière, car le retard diagnostique augmente le risque de complications.
Peut-on faire un infarctus sans douleur thoracique ?
 Certains infarctus du myocarde ne s’accompagnent pas de douleurs thoraciques et sont découverts seulement par des appareils spécifiques tel que l’ECG EDAN SE 601C 6 pistes.
Certains infarctus du myocarde ne s’accompagnent pas de douleurs thoraciques et sont découverts seulement par des appareils spécifiques tel que l’ECG EDAN SE 601C 6 pistes.
Oui. Certains infarctus peuvent être pauci-symptomatiques, voire “silencieux”, en particulier chez les personnes diabétiques, âgées ou à risque cardiovasculaire élevé. Cela justifie l’importance du dépistage, du suivi des facteurs de risque et de l’accès à des outils de diagnostic fiables en cabinet, en structure de soins ou en médecine de terrain.
➡️ Voir aussi la catégorie dédiée : Électrocardiographes professionnels
Que faire en cas d’infarctus du myocarde ?
Appeler immédiatement le 15 ou le 112
Si jamais la personne présente les symptômes énoncés précédemment, il faut suivre la procédure d’urgence et appeler le 15. Le délai entre le moment où le médecin analyse le patient par électrocardiogramme et le moment où les artères sont nettoyées est de 1 h 30. Il faut savoir que plus la prise en charge est rapide, moins il y aura de risques.
Face à une douleur thoracique évocatrice ou à un tableau compatible avec une crise cardiaque, le premier réflexe doit être d’appeler le 15 ou le 112. Il ne faut pas attendre “de voir si ça passe”, ni consulter son médecin traitant en premier, ni prendre sa voiture pour aller seul aux urgences.
Installer et surveiller la personne
En attendant les secours :
- installez la personne dans une position confortable,
- évitez tout effort physique,
- ne la laissez pas seule,
- surveillez sa conscience et sa respiration,
- préparez les informations médicales utiles si possible.
En cas d’arrêt cardiaque : massage cardiaque et DAE
Si le patient subit un arrêt cardiaque, il faut effectuer un massage cardiaque jusqu’à l’arrivée du SAMU. Il est aussi nécessaire d’utiliser un DAE (un défibrillateur externe) qui établira un diagnostic pour savoir s’il est nécessaire de choquer ou non la victime. L’appareil est utilisé lorsque la victime est atteinte d’une fibrillation ventriculaire, ce qui se produit pour la majorité des cas d‘infarctus.
Si la victime perd connaissance et ne respire plus normalement, il faut passer immédiatement dans la chaîne de survie :
- Appeler ou faire appeler le 15 ou le 112,
- Commencer un massage cardiaque,
- Faire apporter un défibrillateur automatisé externe si disponible,
- Suivre les instructions vocales de l’appareil.
Dans ce contexte, le DAE ne remplace pas le massage cardiaque : il le complète. L’association d’une réanimation cardio-pulmonaire précoce et d’un défibrillateur disponible à proximité améliore les chances de survie en cas d’arrêt cardiaque.
➡️ Lire aussi : Le massage cardiaque : gestes de base à connaître
Comment diagnostique-t-on un infarctus ?
Le diagnostic repose d’abord sur l’évaluation clinique, puis sur des examens complémentaires réalisés en urgence. L’électrocardiogramme (ECG) est l’un des outils de première ligne. Il permet de repérer certaines anomalies électriques évocatrices d’un infarctus aigu.
À l’hôpital, le bilan est complété par des prises de sang, notamment avec dosage des troponines, et par l’imagerie coronarienne si nécessaire. Pour les professionnels de santé de terrain, l’ECG reste un outil essentiel de tri, d’orientation et de surveillance.
Quelles sont les causes et les facteurs de risque de l’infarctus ?
L’athérosclérose : mécanisme principal
La majorité des infarctus du myocarde surviennent sur une maladie chronique des artères appelée athérosclérose. Celle-ci correspond à l’accumulation progressive de plaques riches en lipides dans la paroi artérielle. Avec le temps, ces plaques fragilisent l’artère et peuvent se compliquer d’une rupture avec thrombose.
Les facteurs de risque sur lesquels agir
Le tabac, et la prise de certains contraceptifs oraux, constituent des possibles menaces pour la santé du patient et augmentent ainsi les risques de crises cardiaque. Certaines pathologies comme le diabète ou l’hypertension artérielle peuvent également favoriser les risques d’infarctus, il faut donc surveiller de près l’état des patients qui souffrent de ces maladies.
Les principaux facteurs de risque cardiovasculaire modifiables sont :
- le tabagisme,
- l’hypertension artérielle,
- le diabète,
- un taux élevé de cholestérol,
- le surpoids et l’obésité,
- la sédentarité,
- une alimentation déséquilibrée,
- le stress chronique.
Les facteurs non modifiables
À côté de ces facteurs, il existe aussi des paramètres sur lesquels on ne peut pas agir directement : l’âge, certains antécédents familiaux, le sexe ou certaines prédispositions individuelles. Leur présence doit encourager une prévention plus active et un suivi plus rapproché.
Comment prévenir l’infarctus du myocarde ?
Il faut aussi maintenir une bonne hygiène de vie en adoptant une alimentation équilibrée qui permet de garder un poids raisonnable et un taux de cholestérol relativement bas. Certains aliments sont d’ailleurs recommandés pour la prévention des maladies cardiovasculaires comme le poisson ou les noix. Maintenir une bonne condition physique en pratiquant une activité sportive régulière est également une pratique recommandée.
Pour finir, il ne faut ne pas oublier d’accorder une attention particulière à la réduction du stress, qui peut fragiliser le cœur. Les huiles essentielles sont souvent préconisées comme remèdes efficaces aux problèmes d’anxiété.

La prévention cardiovasculaire repose en priorité sur la réduction des facteurs de risque modifiables. D’un point de vue professionnel, il est important de transmettre un message simple mais concret : la prévention de l’infarctus se construit sur le long terme.
Les bons leviers de prévention cardiovasculaire
- arrêter de fumer,
- surveiller la tension artérielle,
- contrôler le diabète et les anomalies lipidiques,
- reprendre une activité physique régulière adaptée,
- améliorer l’hygiène alimentaire,
- agir sur le surpoids et la sédentarité,
- prendre en charge le stress de manière cohérente.
Prévention en structure de soins : quels équipements utiles ?
Dans les établissements de santé, les collectivités, les entreprises ou les cabinets, la prévention passe aussi par l’équipement et l’anticipation. Disposer d’un défibrillateur, d’un ECG, d’un matériel de surveillance et de protocoles clairs peut faire gagner un temps précieux.
➡️ Liens utiles : Premiers secours : les gestes qui sauvent
Quels professionnels et quelles structures doivent s’équiper ?
L’infarctus du myocarde et ses complications concernent de nombreux environnements professionnels. Certains établissements ont intérêt à renforcer particulièrement leur niveau de préparation :
- cabinets médicaux et maisons de santé,
- cliniques et hôpitaux,
- EHPAD et résidences seniors,
- centres de rééducation,
- entreprises recevant du public,
- établissements sportifs,
- collectivités et structures de prévention.
FAQ – Infarctus du myocarde : questions fréquentes
Quelle est la différence entre un infarctus et un arrêt cardiaque ?
L’infarctus du myocarde correspond à l’obstruction d’une artère coronaire qui prive le muscle cardiaque d’oxygène. L’arrêt cardiaque correspond à l’arrêt brutal de l’activité mécanique efficace du cœur. Un infarctus peut entraîner un arrêt cardiaque, mais les deux notions ne sont pas synonymes.
Quels sont les symptômes les plus typiques d’une crise cardiaque ?
Le symptôme le plus classique est une douleur thoracique oppressante, prolongée, parfois irradiant vers le bras, la mâchoire, le dos ou le cou. D’autres signes comme l’essoufflement, le malaise, la sueur, les nausées ou une fatigue brutale doivent aussi alerter.
Que faire immédiatement en cas de suspicion d’infarctus ?
Il faut appeler immédiatement le 15 ou le 112, installer la personne au repos et ne pas la laisser seule. En cas de perte de connaissance avec respiration absente ou anormale, il faut commencer un massage cardiaque et utiliser un DAE si disponible.
Peut-on faire un infarctus sans douleur thoracique ?
Oui. Certains infarctus sont moins typiques et peuvent se manifester par un simple essoufflement, une douleur inhabituelle dans le bras ou le dos, un malaise, des nausées ou une grande fatigue. C’est particulièrement vrai chez certaines femmes, personnes âgées ou diabétiques.
Quels sont les principaux facteurs de risque d’un infarctus ?
Les principaux facteurs de risque sont le tabac, l’hypertension artérielle, le diabète, l’excès de cholestérol, le surpoids, la sédentarité et une mauvaise hygiène de vie. Le risque augmente aussi avec certains antécédents familiaux et avec l’âge.
Pourquoi un ECG est-il important dans la prise en charge ?
L’électrocardiogramme est un examen clé pour orienter rapidement le diagnostic d’infarctus. Il permet d’identifier certaines anomalies électriques cardiaques et d’accélérer la prise en charge.
Pourquoi faut-il un défibrillateur dans une structure accueillant du public ?
Parce qu’en cas d’arrêt cardiaque, chaque minute compte. Un défibrillateur automatisé externe, associé à un massage cardiaque précoce, améliore les chances de survie avant l’arrivée des secours spécialisés.
Comment réduire son risque d’infarctus au quotidien ?
La prévention passe par l’arrêt du tabac, le traitement des facteurs de risque cardiovasculaire, une activité physique régulière, une alimentation équilibrée, la lutte contre la sédentarité et un meilleur contrôle du stress.
Points clés à retenir
- ❤️ L’infarctus du myocarde est une urgence cardiaque liée à l’obstruction d’une artère coronaire, nécessitant une prise en charge immédiate.
- ⚠️ Une douleur thoracique en étau est très évocatrice, mais des formes plus discrètes existent, surtout chez la femme, la personne âgée et la personne diabétique.
- 📞 Devant un doute, il faut appeler le 15 ou le 112 sans attendre. Plus l’intervention est rapide, plus la fonction cardiaque peut être préservée.
- 🫀 Si la victime s’effondre et ne respire plus normalement, il faut démarrer un massage cardiaque et utiliser un défibrillateur externe si disponible.
- 🩺 L’ECG est un outil fondamental du diagnostic initial. Il reste indispensable dans de nombreuses structures de soins et de consultation.
- 🚭 La prévention repose sur la maîtrise des facteurs de risque cardiovasculaire : tabac, HTA, diabète, cholestérol, surpoids, sédentarité et alimentation.
- 🏥 Les structures médicales, paramédicales, les EHPAD, les entreprises recevant du public et les établissements sportifs ont intérêt à s’équiper en DAE et en matériel de diagnostic cardiaque.
Sources consultables
- Ameli – Réagir face à un infarctus et à un arrêt cardiaque
- Ameli – Définition et facteurs favorisants de l’infarctus du myocarde
- Ameli – Prévenir l’infarctus du myocarde
- Ameli – Infarctus du myocarde chez la femme
- Santé publique France – Infarctus du myocarde
- Fédération Française de Cardiologie – L’infarctus du myocarde