💊 Les différents moyens contraceptifs : l’essentiel à retenir
- 🩺 Il n’existe pas une seule “meilleure” contraception : le bon choix dépend de l’âge, du mode de vie, des antécédents médicaux, de la fréquence des rapports, du désir de grossesse futur et de la tolérance de chaque patiente.
- 📋 La contraception hormonale, le DIU, l’implant, les préservatifs et certaines méthodes barrières répondent à des besoins différents.
- 🛡️ Seuls le préservatif masculin et le préservatif féminin protègent aussi contre les IST.
- ⏱️ En cas de rapport non ou mal protégé, la contraception d’urgence doit être envisagée rapidement.
Les différents moyens contraceptifs
La contraception occupe aujourd’hui une place essentielle dans la santé sexuelle et reproductive. Elle ne concerne pas seulement la prévention d’une grossesse non prévue : elle touche aussi à l’autonomie, au confort de vie, à l’organisation familiale, à la prévention des infections sexuellement transmissibles et à l’accompagnement médical des patientes à chaque étape de leur vie. Pour les professionnels de santé : médecins généralistes, gynécologues, sages-femmes, infirmiers, pharmaciens, centres de santé sexuelle ; bien informer sur les différents moyens contraceptifs est donc une mission à la fois pratique, éducative et préventive.
En pratique, il n’existe pas de méthode contraceptive universelle. Une contraception adaptée à une adolescente ne sera pas forcément la plus pertinente pour une femme de 35 ans, pour une patiente fumeuse, pour une femme en post-partum, pour une personne ayant des migraines avec aura, ou encore pour une patiente souhaitant une contraception de longue durée sans risque d’oubli. C’est justement pour cela que la consultation contraceptive reste un moment clé : elle permet d’évaluer les besoins, les contre-indications éventuelles, les préférences de la patiente et les possibilités réelles d’observance.
Depuis la révolution sexuelle des années 60, l’acte sexuel n’est plus seulement associé à la procréation. Les mœurs se sont libérées et les moyens contraceptifs se sont généralisés. Chaque solution contraceptive comporte des avantages et des inconvénients. Cela dépend du mode de vie, de la situation affective et des conditions de santé des personnes concernées. Les moyens de contraception s’adressent essentiellement aux femmes, même si les deux sexes sont concernés par la question.
Cette remarque reste pleinement valable aujourd’hui. Le choix d’une contraception dépend de nombreux facteurs : la régularité des rapports, la capacité à respecter une prise quotidienne, le souhait d’une méthode discrète, la présence ou non de règles douloureuses ou abondantes, le désir d’éviter une méthode hormonale, la tolérance aux hormones, ou encore la nécessité d’une protection contre les IST. Dans la pratique, la meilleure contraception est souvent celle qui correspond le mieux à la réalité de vie de la patiente et qu’elle pourra utiliser correctement dans la durée.
Pourquoi le choix d’une contraception doit-il être personnalisé ?
Choisir une méthode contraceptive ne consiste pas seulement à comparer des taux d’efficacité. Il faut aussi tenir compte de la simplicité d’utilisation, du risque d’oubli, de la fréquence des consultations, des effets indésirables potentiels, des antécédents médicaux, de l’âge, du tabagisme, du post-partum, des migraines, de l’obésité ou d’autres paramètres qui peuvent orienter vers une solution plutôt qu’une autre. Le rôle du professionnel de santé est précisément d’aider la patiente à faire un choix éclairé, réaliste et sécurisé.
Dans cette logique, les consultations de contraception ne doivent pas être réduites à la simple délivrance d’une ordonnance. Elles permettent aussi de parler de sexualité, de prévention des IST, de tolérance, de gestion des oublis, de contraception d’urgence et, si nécessaire, de réévaluation d’une méthode devenue inadaptée. Cette approche globale répond aux besoins des patientes, mais aussi aux attentes des professionnels qui recherchent des contenus fiables, pédagogiques et utiles dans leur pratique.
La contraception hormonale ou orale

Appelée plus communément la pilule, cette forme de contraception est la plus répandue en France. S’il est pris correctement, l’efficacité de ce traitement hormonal est très efficace, supérieur à 99.7%. L’inconvénient de cette contraception orale est la prise quotidienne à heure fixe. La pilule peut donc être facilement oubliée et la protection n’est donc plus efficace.
La pilule contraceptive reste l’une des méthodes les plus connues. Son grand avantage est sa souplesse d’utilisation et le fait qu’elle soit bien identifiée par les patientes comme par les soignants. En revanche, son efficacité en conditions réelles dépend fortement de la régularité de la prise. C’est pourquoi les oublis, les troubles digestifs, certaines interactions médicamenteuses ou une prise irrégulière peuvent diminuer la protection attendue. Pour les patientes qui ont un rythme de vie irrégulier, des horaires changeants ou une observance difficile, une méthode de contraception longue durée peut parfois être plus pertinente.
Il existe plusieurs types de pilules, les combinées (œstrogène et progestatif) ou les progestatives. Il existe également différentes générations de pilules combinées. Les première et deuxième générations sont les premières à avoir été proposées sur le marché et comportent des progestatifs différents que les générations suivantes. Ces dernières (3ème et 4ème), réduisent les effets secondaires de la pilule comme l’acné, le gonflement, les douleurs mammaires etc. Ces pilules constituent tout de même un risque de thrombose veineuse supérieur aux premières générations, ce qui explique pourquoi ils sont généralement prescrit qu’en deuxième intention.
Il est donc essentiel de distinguer les pilules estroprogestatives et les pilules microprogestatives. Ce choix dépend du profil de la patiente et des éventuelles contre-indications. En France, les recommandations ont conduit à privilégier certaines pilules en première intention, notamment en tenant compte du risque thromboembolique veineux. Cet aspect doit toujours être réévalué lors de la prescription, notamment chez les patientes fumeuses, après 35 ans, ou en présence de facteurs de risque cardiovasculaire.
Au-delà de la pilule, la contraception hormonale comprend aussi le patch, l’anneau vaginal, l’implant et certaines formes injectables. Ces alternatives répondent à des besoins différents : éviter l’oubli quotidien, simplifier l’usage, ou proposer une diffusion hormonale régulière. Pour les professionnels de santé, il est intéressant d’intégrer ces options dans le conseil contraceptif afin d’élargir les possibilités au-delà de la seule contraception orale.
Le stérilet
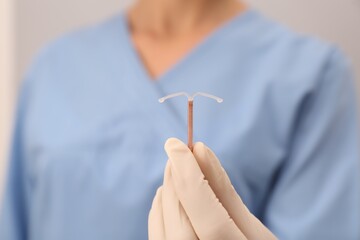
Le stérilet est un dispositif intra-utérin inséré dans le vagin de la patiente par un médecin ou une sage femme qualifié. Il existe deux types de stérilets, en cuivre ou hormonal. Ce type de contraceptif est conseillé pour les femmes qui ont une relation affective stable avec un partenaire similaire. Selon le modèle, il est possible de conserver le stérilet de 4 à 10 ans, cependant, un contrôle annuel permet de vérifier que le dispositif soit bien positionné.
Le dispositif intra-utérin (DIU), souvent encore appelé stérilet, fait partie des méthodes de contraception longue durée. Il présente plusieurs avantages : il évite le risque d’oubli, il agit pendant plusieurs années et il peut être retiré à tout moment en cas de désir de grossesse ou de mauvaise tolérance. Le DIU au cuivre peut agir de 4 à 10 ans selon les modèles, tandis que le DIU hormonal a une action de longue durée de l’ordre de 5 ans. Il peut être posé chez une femme n’ayant jamais eu d’enfant, et un contrôle est recommandé dans les mois suivant la pose puis ensuite régulièrement.
Le choix entre DIU au cuivre et DIU hormonal dépend du profil de la patiente. Le DIU au cuivre convient notamment aux patientes qui souhaitent éviter les hormones. Le DIU hormonal peut quant à lui intéresser celles qui recherchent un effet contraceptif durable avec une diffusion locale d’hormones.
L’implant
L‘implant a la forme d’un petit bâtonnet de quelques centimètre de long. Il est implanté sous la peau du bras par une sage femme ou un gynécologue à l’aide d’une aiguille. Il diffuse la même hormone que la pilule progestative et est diffusé en continu dans le sang. L’implant est mis en place pour une durée de 3 ans, le médecin effectue une petite incision sous anesthésie locale et retire l’implant. Il est aussi efficace qu’une contraception orale mais il a l’avantage d’être continuellement diffusé, il n’y a donc aucun risque d’oublis.
L’implant contraceptif est une méthode particulièrement utile pour les patientes qui souhaitent une contraception efficace sans prise quotidienne. Il s’agit d’un bâtonnet inséré sous la peau du bras, sous anesthésie locale, par un médecin ou une sage-femme. Il peut être retiré à tout moment et son efficacité s’étend sur 3 ans. Son principal avantage est précisément l’absence d’oubli, ce qui en fait une solution intéressante pour les patientes jeunes, celles qui ont des horaires irréguliers ou qui souhaitent une méthode discrète et durable.
L’implant peut avoir un impact sur le cycle de règle. Certaines patientes n’ont plus du tout de règle, d’autres ont des règles plus courtes et un cycle moins régulier. L’impact est différent en fonction des patientes.
Les troubles du cycle constituent effectivement l’un des motifs de réévaluation ou d’arrêt de cette méthode chez certaines patientes. Leur survenue doit être expliquée dès la pose pour éviter les inquiétudes inutiles et améliorer l’adhésion à la méthode choisie. Dans une logique d’information de qualité, il est important de rappeler qu’une contraception efficace n’est pas toujours synonyme d’un vécu identique d’une femme à l’autre : la tolérance reste un élément central du choix.
Le préservatif masculin et féminin

Le préservatif masculin est le moyen contraceptif le plus utilisé avec la pilule. il se place sur le pénis en érection avant pénétration. Au-delà d’empêcher des grossesses, il permet également une protection contre les transmissions d’infections sexuellement transmissibles. Il est généralement fabriqué en latex, mais il existe aussi des préservatifs en polyuréthane pour les personnes allergiques.
Le préservatif féminin (en nitrile synthétique ou polyuréthane) n’est pas aussi répandu que sa version masculine. Il se place dans le vagin quelques minutes ou quelques heures avant le rapport sexuel et protège également des MST ou IST.
Les deux types de préservatifs ne doivent pas être utilisés en même temps, mais d’autres types de contraception peuvent être complémentaires (pilule, stérilet, implant etc.)
Les préservatifs occupent une place à part dans la contraception, car ce sont les seuls moyens qui assurent aussi une protection contre les IST. C’est un point fondamental à rappeler en consultation : aucun autre moyen contraceptif ne protège des infections sexuellement transmissibles. Le préservatif externe masculin et le préservatif interne féminin doivent donc être envisagés dès qu’il existe un risque d’IST, notamment en début de relation, en cas de partenaires multiples ou lorsque le statut infectieux n’est pas connu.
Dans la pratique, les préservatifs peuvent aussi être associés à une autre contraception pour cumuler protection contraceptive et prévention des IST. Cette stratégie est particulièrement pertinente chez les adolescentes, les jeunes adultes, ou dans les relations non stabilisées.
La méthode naturelle
Autrefois, les femmes n’avaient pas de moyens de contraception et se devaient d’utiliser des méthodes plus traditionnelles. Certaines personnes utilisent encore ces méthodes aujourd’hui, notamment les personnes qui ne supportent pas les autres moyens contraceptifs.
Il y a deux possibilités pour éviter une grossesse de façon « naturelle ». Tout d’abord la méthode du coït interrompu, qui consiste à interrompre le rapport sexuel juste avant l’éjaculation afin d’éviter que le sperme n’entre dans le vagin, et empêcher ainsi la fécondation. Cette méthode n’est cependant pas entièrement fiable et peut être difficile à appliquer.
L’autre solution naturelle est l’abstinence périodique, qui consiste à calculer les jours de fertilité qui précèdent l’ovulation. Pour appliquer cette méthode, il faut avoir un cycle régulier, pour que le nombre de jours entre les règles soit toujours le même. Cette méthode ne marche pas systématiquement en raison du caractère parfois imprévisible de l’ovulation.
Les méthodes naturelles de contraception ou de gestion de la fertilité existent toujours, mais elles demandent une très bonne connaissance du cycle, une forte implication du couple et une régularité qui n’est pas toujours compatible avec la réalité biologique ou le rythme de vie des patientes. L’ovulation n’est pas parfaitement prévisible, et les cycles ne sont pas toujours réguliers. Pour cette raison, ces méthodes demandent un accompagnement précis et ne conviennent pas à toutes les situations. Dans une approche médicale, elles doivent être expliquées avec prudence, sans les présenter comme équivalentes aux méthodes les plus fiables en toutes circonstances.
Il existe de nombreuses autres méthodes, comme l’anneau vaginal, la cape cervicale, le diaphragme, les spermicides etc. mais ces méthodes sont largement moins plébiscitées.
Parmi les méthodes moins souvent citées, on retrouve en effet l’anneau vaginal, le patch contraceptif, le diaphragme, la cape cervicale ou encore les spermicides. Ces méthodes peuvent trouver leur place dans certains contextes et font partie des options prescrites ou conseillées par les professionnels habilités. En France, médecins, sages-femmes et centres de santé sexuelle peuvent prescrire les principaux modes de contraception, et une ordonnance est nécessaire pour plusieurs dispositifs comme le DIU, le patch, l’implant, l’anneau vaginal, le diaphragme ou la cape cervicale.
Les solutions contraceptives d’urgence
Il est possible de se procurer une pilule du lendemain en pharmacie et sans ordonnance si un rapport sexuel non protégé a eu lieu la veille ou l’avant veille de la prise du médicament, et si la personne concernée ne prenait pas de contraception. C’est une solution d’urgence à caractère exceptionnel, il n’est donc pas possible d’avoir régulièrement recours à ce type de contraception.
La contraception d’urgence a pour objectif de réduire le risque de grossesse après un rapport non protégé ou mal protégé, par exemple après un oubli de pilule, une rupture de préservatif ou un rapport sans contraception. Elle ne remplace pas une contraception régulière, mais constitue une solution de rattrapage en cas d’accident. En France, elle peut prendre deux formes : une contraception d’urgence hormonale ou la pose d’un DIU au cuivre. Elle doit être utilisée au plus tard dans les 3 à 5 jours après le rapport à risque selon la méthode retenue. La contraception d’urgence hormonale est disponible gratuitement en pharmacie, sans ordonnance, pour les personnes mineures comme majeures.
Pour les professionnels de santé, cette question est particulièrement importante, car elle ouvre aussi la discussion sur la contraception régulière à mettre en place ensuite. Une demande de contraception d’urgence doit souvent être l’occasion de réévaluer la méthode utilisée jusque-là, de parler de prévention des IST et de proposer un accompagnement plus durable.
Malgré toutes les solutions existantes énoncées ci-dessus, il est possible qu’un accident se produise. Si le test de grossesse s’avère positif, il est encore envisageable d’interrompre sa grossesse non désirée, en réalisant une IVG (interruption volontaire de grossesse) médicamenteuse ou chirurgicale. La première solution est possible jusqu’à la fin de la 5ème semaine de grossesse ou la 7ème si la patiente est hospitalisée dans un établissement de santé. Si ce délai est dépassé, il faut subir un avortement chirurgical avant la fin de la 12ème semaine de grossesse en France.
Sur ce point, le cadre légal français a évolué. Aujourd’hui, l’IVG médicamenteuse est possible jusqu’à la fin de la 7e semaine de grossesse, soit 9 semaines après le début des dernières règles. L’IVG instrumentale peut être réalisée jusqu’à la fin de la 14e semaine de grossesse, soit 16 semaines après le début des dernières règles. Lorsqu’une grossesse non prévue survient, il est donc important d’orienter rapidement la patiente vers un professionnel ou une structure adaptée afin qu’elle puisse être informée clairement des délais et des modalités de prise en charge.
Comment bien choisir sa contraception en pratique ?
Pour les soignants, la question n’est pas seulement de présenter une liste de méthodes, mais d’aider à choisir une contraception adaptée à la situation réelle de la patiente. Une femme qui oublie souvent sa pilule pourra être mieux protégée par un implant contraceptif ou un DIU. Une patiente qui souhaite éviter les hormones pourra préférer un DIU au cuivre. Une adolescente ou une jeune adulte en début de vie sexuelle pourra avoir besoin d’une information renforcée sur le préservatif et la prévention des IST. Une femme fumeuse de plus de 35 ans ou présentant certains facteurs de risque aura besoin d’une évaluation plus précise avant toute contraception estroprogestative.
Le bon conseil contraceptif repose donc sur une logique simple : écouter, évaluer, expliquer, puis réévaluer si besoin. Cela suppose aussi de rappeler que la contraception peut évoluer au cours de la vie. Une méthode bien tolérée à un moment donné peut devenir moins adaptée plus tard, selon les projets de grossesse, les effets ressentis, les antécédents ou les changements de mode de vie.
FAQ – Les différents moyens contraceptifs
Quelle est la contraception la plus efficace ?
Il n’existe pas une réponse unique. Les méthodes de contraception longue durée comme le DIU ou l’implant ont l’avantage d’éviter le risque d’oubli, ce qui améliore leur efficacité en usage réel. Le meilleur choix dépend toujours du profil de la patiente.
Quelle contraception choisir en cas d’oubli fréquent de pilule ?
En cas d’oublis répétés, il peut être utile d’envisager une méthode de longue durée comme le DIU ou l’implant contraceptif, qui ne nécessitent pas de prise quotidienne.
Le stérilet est-il réservé aux femmes ayant déjà eu des enfants ?
Non. Le DIU peut être posé chez une femme n’ayant jamais eu d’enfant.
Seul le préservatif protège-t-il des IST ?
Oui. Parmi les méthodes de contraception courantes, seuls le préservatif masculin et le préservatif féminin protègent aussi contre les infections sexuellement transmissibles.
Quand prendre une contraception d’urgence ?
Après un rapport sexuel non protégé ou mal protégé, la contraception d’urgence doit être envisagée rapidement, au plus tard dans les 3 à 5 jours selon la méthode.
Jusqu’à quand peut-on faire une IVG en France ?
L’IVG médicamenteuse est possible jusqu’à la fin de la 7e semaine de grossesse. L’IVG instrumentale peut être pratiquée jusqu’à la fin de la 14e semaine de grossesse.
📌 Points clés à retenir
- 💊 La contraception hormonale reste très utilisée, mais elle nécessite une bonne observance.
- 🩺 Le DIU et l’implant sont des méthodes de longue durée qui limitent le risque d’oubli.
- 🛡️ Les préservatifs sont indispensables pour la prévention des IST.
- ⏱️ La contraception d’urgence doit être utilisée rapidement après un rapport à risque.
- 👩⚕️ Le choix d’une contraception doit toujours être personnalisé avec un professionnel de santé.
📚 Sources consultables
- HAS – Contraception chez la femme adulte et l’adolescente
- Ameli – Comment bien choisir sa contraception ?
- Ameli – Contraception hormonale : pilule, patch, anneau vaginal, implant
- Ameli – La contraception par stérilet ou dispositif intra-utérin (DIU)
- Ameli – Contraception d’urgence hormonale gratuite en pharmacie
- Service public – Interruption volontaire de grossesse (IVG)


Oui, votre article est vraiment complet et permet d’y voir plus clair.
Dommage que les contraceptions naturelles ne soient pas fiables… Le stress, par exemple, peut perturber le cycle. Et une grossesse non-désirée peut survenir.