🎗️ Oncologue ou cancérologue : l’essentiel à retenir
- 🩺 L’oncologue est le spécialiste du diagnostic, du traitement et du suivi du cancer.
- 📊 Le dépistage précoce reste l’un des meilleurs leviers pour améliorer les chances de guérison.
- 💊 Les principaux traitements incluent la chirurgie, la chimiothérapie, la radiothérapie, l’hormonothérapie, l’immunothérapie et, dans certains cas, la greffe de cellules souches.
- 🛡️ Une part importante des cancers peut être évitée grâce à la prévention : arrêt du tabac, limitation de l’alcool, activité physique, protection solaire et participation aux dépistages organisés.
Le cancérologue ou oncologue, spécialiste du cancer
Le cancer reste un enjeu majeur de santé publique. Il ne s’agit pas d’une maladie unique, mais d’un ensemble de pathologies caractérisées par une prolifération anormale de cellules capables d’envahir les tissus voisins, puis parfois de se propager à distance. Dans ce contexte, le rôle du cancérologue, aussi appelé oncologue, est central. Ce spécialiste intervient à différentes étapes du parcours de soins : lorsqu’un cancer est suspecté, lorsqu’il faut confirmer le diagnostic, au moment de définir la stratégie thérapeutique, puis pendant tout le suivi du patient.
Pour les professionnels de santé, les établissements hospitaliers, les cabinets médicaux, les centres de dépistage et les structures de soins, bien comprendre le rôle de l’oncologue permet aussi de mieux orienter les patients et de mieux choisir le matériel médical, les supports pédagogiques ou les consommables utiles au dépistage du cancer et à l’information des patients.
Le cancer est une maladie qui tue plus de 150 000 personnes chaque année. Malgré les avancées scientifiques en la matière, certains cancers ne sont pas pris à temps et peuvent encore provoquer le décès de certains patients.
Même si la prise en charge a considérablement progressé, le diagnostic précoce du cancer reste déterminant. Plus une tumeur est identifiée tôt, plus les options thérapeutiques sont nombreuses et plus les chances de contrôle de la maladie sont élevées. Cette réalité explique l’importance de la prévention, de l’information médicale, des campagnes de dépistage organisé et du rôle coordonné des médecins généralistes, spécialistes, soignants et équipes hospitalières.
Le métier de l’oncologue
L’oncologue, aussi appelé cancérologue est le médecin spécialiste dans le diagnostic, la prévention et le traitement du cancer. Il est en relation directe avec les médecins ou chirurgiens spécialistes de la zone du corps concernée par la tumeur. Par exemple, si les cellules cancéreuses du patient sont localisées au niveau du cerveau du patient, il doit alors collaborer avec un neurologue.
 En pratique, le médecin oncologue ne travaille presque jamais seul. La prise en charge du cancer repose sur une organisation pluridisciplinaire faisant intervenir selon les cas des radiologues, chirurgiens, anatomopathologistes, biologistes, radiothérapeutes, infirmiers, aides-soignants, psychologues, diététiciens, kinésithérapeutes ou encore spécialistes de la douleur. Cette approche permet d’adapter la stratégie thérapeutique à la nature de la tumeur, à son stade d’évolution, à l’âge du patient, à ses antécédents et à son état général.
En pratique, le médecin oncologue ne travaille presque jamais seul. La prise en charge du cancer repose sur une organisation pluridisciplinaire faisant intervenir selon les cas des radiologues, chirurgiens, anatomopathologistes, biologistes, radiothérapeutes, infirmiers, aides-soignants, psychologues, diététiciens, kinésithérapeutes ou encore spécialistes de la douleur. Cette approche permet d’adapter la stratégie thérapeutique à la nature de la tumeur, à son stade d’évolution, à l’âge du patient, à ses antécédents et à son état général.
Le rôle du cancérologue ne se limite donc pas à la prescription d’un traitement. Il doit également expliquer la maladie, présenter les différentes options possibles, surveiller les effets indésirables, ajuster les protocoles si nécessaire et accompagner le patient dans la durée. Dans certains cas, il coordonne des traitements médicamenteux complexes. Dans d’autres, il travaille surtout avec les équipes de chirurgie ou de radiothérapie. C’est cette vision globale qui fait de l’oncologie une spécialité particulièrement exigeante.
Il existe une liste importante de types de cancers dont les plus répandus, sont le cancer du sein, des poumons, du colon rectum et de la prostate. Les patients sont généralement âgés lorsqu’ils sont diagnostiqués cancéreux. Les hommes ont en moyenne 67 ans et les femmes 64 ans.
Parmi les cancers les plus fréquents, on retrouve effectivement le cancer du sein, le cancer colorectal, le cancer du poumon et le cancer de la prostate. Mais l’oncologue peut aussi prendre en charge ou suivre des patients atteints de cancers hématologiques comme certaines leucémies ou certains lymphomes, ainsi que d’autres localisations tumorales plus rares. Cela suppose de maîtriser des connaissances très larges, allant de la compréhension de la biologie tumorale à la lecture des examens complémentaires, en passant par l’évaluation de la réponse aux traitements.
Un oncologue se doit d’être doté d’une certaine empathie, car certains patients risquent de mourir, ou sont confrontés à des conditions de vie difficiles durant les périodes de traitement, le médecin doit donc être compréhensif. Il faut également qu’il fasse preuve de sang-froid pour se préparer à la perte de nombreux patients.
La dimension humaine est d’ailleurs au cœur du métier. L’annonce d’un cancer, les examens de contrôle, la gestion des effets secondaires ou la crainte d’une récidive sont autant de moments sensibles. Le spécialiste du cancer doit donc combiner expertise scientifique, capacité de décision et qualité relationnelle. Cette posture est essentielle pour instaurer une relation de confiance avec le patient, mais aussi avec l’entourage et les autres soignants.
Pour devenir oncologue, il faut avoir suivi un cursus en médecine générale avant de se spécialiser en oncologie. Dix ans d’études sont nécessaires avant que l’étudiant puisse enfin exercer le métier d’oncologue. Lors de sa carrière, le médecin doit se tenir informé des nouveaux procédés en matières de traitements, afin de soigner au mieux ses patients et de leur fournir la solution la plus adaptée à leur situation.
Cette nécessité de mise à jour permanente est particulièrement vraie en cancérologie. Les protocoles évoluent rapidement grâce aux progrès de la recherche, à une meilleure connaissance des tumeurs, au développement des thérapies ciblées, de l’immunothérapie et de la médecine de précision. Pour le professionnel de santé, suivre l’évolution des recommandations et des stratégies thérapeutiques est donc indispensable afin d’offrir une prise en charge à jour et cohérente.
Pourquoi le diagnostic du cancer est-il aussi important ?
Avant même de traiter, il faut caractériser la maladie. Le diagnostic du cancer s’appuie généralement sur plusieurs étapes : l’interrogatoire, l’examen clinique, l’imagerie, les analyses biologiques, puis la confirmation par des prélèvements et l’étude des tissus. L’objectif est de répondre à plusieurs questions essentielles : de quel type de cancer s’agit-il ? quelle est son extension ? quels organes sont concernés ? la tumeur présente-t-elle des caractéristiques particulières pouvant orienter le traitement ?
C’est seulement à partir de cette évaluation complète que l’équipe médicale peut proposer une stratégie adaptée. Cette étape est capitale, car deux cancers portant le même nom ne se traitent pas toujours de la même façon. Le stade de la maladie, la taille de la tumeur, la présence ou non de métastases, l’état général du patient et parfois certains marqueurs biologiques orientent directement les décisions thérapeutiques.
Les traitements administrés
Il est important de remarquer que plus le cancer est diagnostiqué à temps, plus il y aura de chances de guérison. C’est pour cela, que de nombreuses campagnes de prévention existent, notamment pour le cancer du sein, qui encourage les femmes à effectuer des mammographies régulièrement, surtout après 50 ans. Le frottis vaginal permet quant à lui de détecter la présence de lésions précancéreuses et de traiter ces lésions avant qu’elles ne se transforment en véritable cancer du col de l’utérus.
Le dépistage du cancer occupe une place déterminante dans la lutte contre la maladie. Pour certains cancers, il existe des programmes organisés à grande échelle visant à identifier des lésions précancéreuses ou des cancers à un stade précoce. C’est notamment le cas du cancer du sein, du cancer colorectal et du cancer du col de l’utérus. Ces démarches de santé publique ne remplacent pas la consultation médicale, mais elles permettent de proposer des examens ciblés à des populations à risque selon l’âge et le contexte clinique.
Pour les structures médicales et les professionnels qui pratiquent des examens de prévention, la qualité du matériel utilisé est loin d’être secondaire. Les outils de prélèvement, les consommables à usage unique, les supports d’information et les modèles pédagogiques facilitent à la fois le geste technique, la sensibilisation des patients et la qualité du parcours de soins. Dans une logique SEO et métier, cette thématique relie naturellement l’oncologie au matériel de diagnostic, au matériel de gynécologie et aux solutions de prévention destinées aux cabinets, cliniques et hôpitaux.
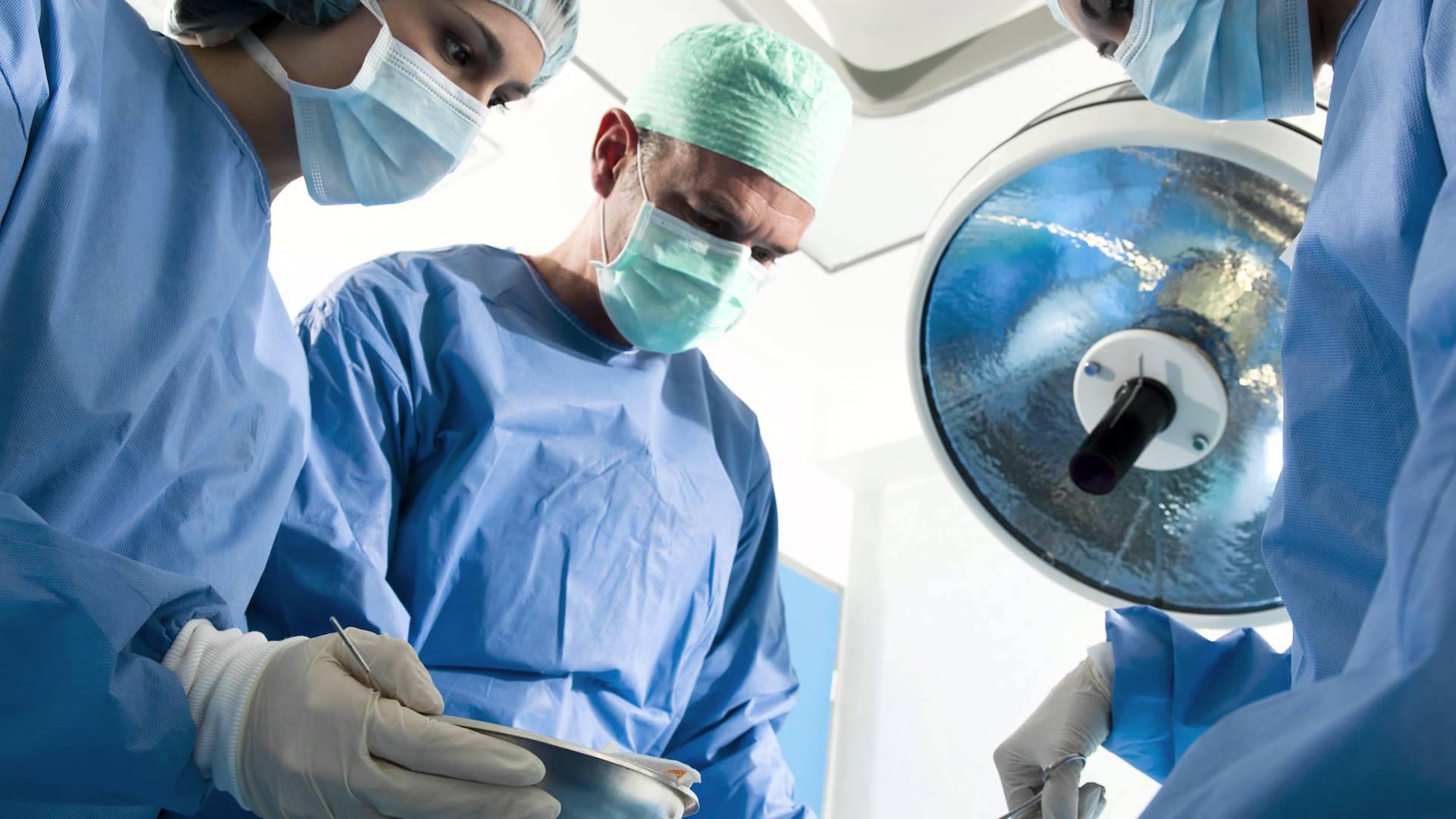
Lorsque le patient est déjà atteint, l’oncologue prescrit au patient malade les traitements les plus adaptés à son cancer. Cela dépend du stade de l’avancée de la maladie (4 stades au total).
Le traitement du cancer n’est jamais standardisé au hasard. Il dépend du type de tumeur, de son extension, de son agressivité, de sa localisation et de l’état de santé global du patient. Dans certains cas, la priorité est d’enlever la tumeur. Dans d’autres, il faut d’abord réduire son volume, freiner sa progression, traiter une dissémination ou contrôler les cellules tumorales restantes après une chirurgie. C’est précisément pour cette raison que l’oncologue adapte le plan de traitement et réévalue régulièrement son efficacité.
De façon générale, les traitements se répartissent entre les traitements locaux, qui agissent sur une zone précise du corps, et les traitements systémiques, qui circulent dans l’organisme. En cancérologie moderne, plusieurs approches sont souvent combinées afin d’obtenir le meilleur équilibre possible entre efficacité, tolérance et qualité de vie.
| Traitement du cancer | Objectif principal | Quand est-il utilisé ? |
|---|---|---|
| Chirurgie | Retirer tout ou partie de la tumeur | Souvent en première intention pour les tumeurs localisées |
| Chimiothérapie | Détruire les cellules cancéreuses ou freiner leur multiplication | Avant ou après chirurgie, ou dans les formes plus avancées |
| Radiothérapie | Traiter localement la tumeur par des rayonnements | Seule ou associée à d’autres traitements |
| Hormonothérapie | Bloquer l’action de certaines hormones favorisant la tumeur | Dans certains cancers hormonodépendants |
| Immunothérapie | Aider le système immunitaire à reconnaître et combattre la tumeur | Pour certains cancers selon des critères précis |
| Greffe de cellules souches | Permettre des traitements intensifs puis restaurer la production sanguine | Dans certaines maladies hématologiques |
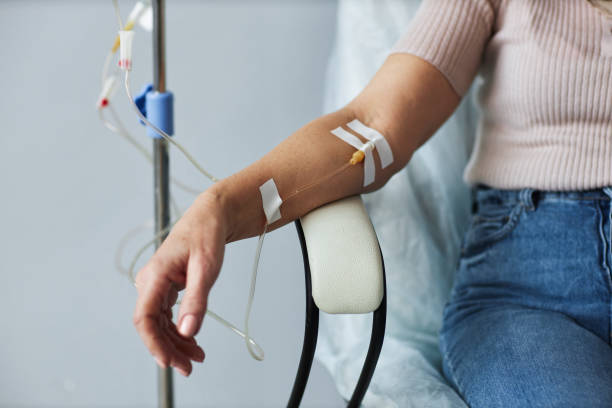 La chimiothérapie est le traitement le plus indiqué pour traiter les cancers, elle est souvent considérée comme un traitement complémentaire à la chirurgie. En effet, lorsque la tumeur a été enlevée durant l’opération il reste tout de même des cellules cancéreuses dans l’organisme dont il faut se débarrasser. La chimiothérapie consiste à administrer au patient des injections d’agents chimiques qui détruisent les cellules cancéreuses restantes, il est aussi possible de les prendre sous forme de comprimés. Parfois ce traitement est indiqué avant la chirurgie, afin de réduire la taille de la tumeur et faciliter son extraction.
La chimiothérapie est le traitement le plus indiqué pour traiter les cancers, elle est souvent considérée comme un traitement complémentaire à la chirurgie. En effet, lorsque la tumeur a été enlevée durant l’opération il reste tout de même des cellules cancéreuses dans l’organisme dont il faut se débarrasser. La chimiothérapie consiste à administrer au patient des injections d’agents chimiques qui détruisent les cellules cancéreuses restantes, il est aussi possible de les prendre sous forme de comprimés. Parfois ce traitement est indiqué avant la chirurgie, afin de réduire la taille de la tumeur et faciliter son extraction.
La chimiothérapie reste l’un des piliers du traitement du cancer. Son objectif n’est pas toujours le même : elle peut être proposée avant une intervention pour réduire la taille d’une tumeur, après une chirurgie pour compléter le traitement, ou dans les formes avancées pour contrôler la maladie. Pour le patient, elle suppose un suivi attentif, car l’efficacité doit toujours être mise en balance avec les effets indésirables potentiels. C’est pourquoi les consultations régulières avec l’oncologue sont essentielles.
- La radiothérapie est similaire à la chimiothérapie dans son approche, mais elle détruit les cellules malades grâce à des rayons ionisants.
 La radiothérapie est un traitement local particulièrement important dans de nombreuses prises en charge. Elle vise à détruire les cellules tumorales dans une zone précise tout en épargnant au maximum les tissus sains environnants. Elle peut être prescrite seule, après une chirurgie, en association avec une chimiothérapie ou pour soulager certains symptômes dans les formes avancées.
La radiothérapie est un traitement local particulièrement important dans de nombreuses prises en charge. Elle vise à détruire les cellules tumorales dans une zone précise tout en épargnant au maximum les tissus sains environnants. Elle peut être prescrite seule, après une chirurgie, en association avec une chimiothérapie ou pour soulager certains symptômes dans les formes avancées.
- L’hormonothérapie permet de réguler la présence d’œstrogène et de testostérone dans le corps en réduisant leur taux ou en empêchant les cellules cancéreuses de s’en servir pour se développer.
L’hormonothérapie est surtout utilisée dans certains cancers dits hormonodépendants. Son intérêt est de freiner la stimulation hormonale qui participe à la croissance de la tumeur. Dans ces cas, le traitement ne vise pas seulement à agir sur la tumeur visible, mais aussi sur les mécanismes biologiques qui favorisent son développement.
- L’immunothérapie, est un traitement consistant à injecter des cytokines dans le corps afin de stimuler le système immunitaire du patient. Ce traitement peut être administré si le stade du cancer n’est pas trop avancé.
L’immunothérapie illustre l’évolution de l’oncologie vers des stratégies plus ciblées. L’idée est d’aider le système immunitaire à mieux reconnaître et combattre les cellules tumorales. Tous les cancers ne relèvent pas de cette approche, mais elle a profondément modifié la prise en charge de certains patients et fait désormais partie des grands axes thérapeutiques à connaître lorsqu’on parle d’oncologue spécialiste du cancer.
- La transfusion de sang et le don de moelle osseuse permettent de guérir certaines maladies, comme la leucémie ou les lymphomes.
 Dans les cancers du sang, comme certaines leucémies ou certains lymphomes, la prise en charge peut inclure des traitements médicamenteux intensifs et, dans certaines situations, une greffe de cellules souches hématopoïétiques. Là encore, le rôle de l’oncologue est d’évaluer le bénéfice attendu, le moment opportun et les conditions de réalisation en lien avec des équipes très spécialisées.
Dans les cancers du sang, comme certaines leucémies ou certains lymphomes, la prise en charge peut inclure des traitements médicamenteux intensifs et, dans certaines situations, une greffe de cellules souches hématopoïétiques. Là encore, le rôle de l’oncologue est d’évaluer le bénéfice attendu, le moment opportun et les conditions de réalisation en lien avec des équipes très spécialisées.
L’oncologue veille au bon déroulement des traitements, afin de vérifier que le patient réagit bien, et qu’il ne souffre pas d’effets indésirables trop douloureux. Il contrôle aussi le fait que le cancer ne se propage pas dans d’autres zones du corps sous forme de métastase (stade 4 du cancer). Ce qui rendrais la guérison beaucoup plus compliquée qu’une tumeur logée dans une seule zone du corps.
Le suivi oncologique est donc une phase essentielle. Il permet de mesurer l’efficacité du traitement, d’anticiper les complications, d’ajuster les doses, de prendre en charge les effets secondaires et de détecter, si besoin, une progression ou une récidive. Cette surveillance repose sur des consultations, des examens cliniques, des bilans biologiques et des examens d’imagerie. Pour le patient, ce temps de suivi est souvent aussi important psychologiquement que médicalement.
Quelles sont les avancées récentes en oncologie ?
L’oncologie moderne évolue vite. La connaissance plus fine des mécanismes tumoraux a permis de développer des approches de plus en plus personnalisées. On ne traite plus uniquement “un cancer du sein” ou “un cancer du poumon” de manière uniforme : on cherche aussi à comprendre les caractéristiques biologiques de la tumeur, sa sensibilité à certains traitements et les facteurs pouvant influencer la réponse thérapeutique.
Cette évolution se traduit par une meilleure individualisation des protocoles, une place croissante de l’immunothérapie et des thérapies ciblées, ainsi qu’une attention accrue portée à la qualité de vie pendant et après les soins. Pour les professionnels de santé, cela implique de suivre des recommandations actualisées, de mieux informer les patients et de renforcer l’éducation thérapeutique.
Prévention

L’oncologue joue également le rôle de conseiller, en montrant au patient les habitudes à prohiber afin de réduire les risques de cancer.
La prévention du cancer est un sujet majeur. Une part importante des cancers est liée à des facteurs de risque modifiables, ce qui signifie qu’il existe une véritable marge d’action au quotidien. Le rôle de l’oncologue, mais aussi celui du médecin généraliste, du gynécologue, du pneumologue, de l’infirmier ou du pharmacien, consiste aussi à rappeler que certains comportements peuvent diminuer le risque de développer une tumeur au cours de la vie.
La prévention ne repose pas sur un seul levier. Elle associe des habitudes de vie, l’information du patient, la vaccination dans certaines situations, la surveillance médicale adaptée et la participation aux programmes de dépistage. Pour les établissements de santé et les professionnels de terrain, cela suppose aussi des outils pédagogiques fiables pour sensibiliser de manière concrète, claire et régulière.
L’alcool, et surtout le tabac, sont des substances dangereuses. Fumer constitue un comportement à risque, puisqu’il est responsable d’un tiers des décès par an.
Le tabac reste le premier grand facteur de risque évitable lorsqu’on parle de cancer. Il ne concerne pas seulement le poumon : son impact s’étend à de nombreuses localisations. La réduction du tabagisme constitue donc une priorité absolue en santé publique. L’alcool, surtout lorsqu’il est associé au tabac, augmente lui aussi le risque de plusieurs cancers. Pour les professionnels de santé, ces messages doivent être répétés avec pédagogie, car ils font partie des interventions de prévention les plus utiles.
Souffrir de maladies telles que l‘hépatite B et C ou le SIDA, peut affaiblir le système immunitaire, et transformer le corps en terrain propice à l’apparition de tumeurs. Il est donc nécessaire de se protéger lors des rapports sexuels afin d’éviter tout risque de transmission.
Certaines infections peuvent effectivement augmenter le risque de cancer. C’est pourquoi la prévention passe aussi par la protection contre les infections sexuellement transmissibles, le suivi médical et, selon les situations, la vaccination. Cette dimension est importante dans une stratégie globale de lutte contre le cancer, car elle relie la prévention infectieuse, la santé sexuelle et la santé à long terme.
Une personne atteinte de surpoids est plus exposée au risque de contracter un cancer, c’est la raison pour laquelle il est recommandé de ne pas avoir une vie trop sédentaire et de pratiquer une activité physique régulière.
L’activité physique et la lutte contre la sédentarité occupent elles aussi une place croissante dans les recommandations de prévention. Bouger régulièrement, limiter le temps passé assis, maintenir un poids adapté et adopter une alimentation équilibrée participent à la réduction du risque de plusieurs maladies chroniques, dont certains cancers. Ces conseils, simples en apparence, ont une vraie portée lorsqu’ils sont relayés de façon régulière par les professionnels de santé.
Il faut également faire attention au soleil en se protégeant avec une crème écran total, afin de ne pas développer un cancer de la peau. Pour prévenir de ce cancer il faut également faire surveiller ses grains de beauté par un dermatologue, afin de ne pas contracter un mélanome.
La protection solaire fait partie des messages de prévention les plus connus, mais aussi des plus nécessaires. L’exposition excessive aux ultraviolets, naturels ou artificiels, augmente le risque de cancers cutanés. Surveiller les lésions suspectes, consulter un dermatologue en cas de doute et éduquer les patients aux bons réflexes reste donc essentiel, notamment chez les personnes très exposées ou à peau claire.
Quels dépistages organisés faut-il connaître ?
Pour les professionnels de santé, rappeler les grands repères de dépistage organisé du cancer est particulièrement utile. Le dépistage du cancer du sein concerne les femmes de 50 à 74 ans dans le cadre du programme organisé. Le dépistage du cancer colorectal est proposé aux femmes et aux hommes de 50 à 74 ans. Le dépistage du cancer du col de l’utérus s’adresse aux femmes de 25 à 65 ans, avec des modalités qui varient selon l’âge.
Ces repères sont précieux dans la pratique quotidienne, car ils permettent de mieux orienter les patients vers des examens de prévention à forte valeur ajoutée.
Quel matériel médical peut accompagner la prévention et l’information en cancérologie ?
Même si le diagnostic et le traitement du cancer relèvent d’une prise en charge spécialisée, de nombreux professionnels de santé ont besoin de supports et de dispositifs adaptés dans leur pratique quotidienne. C’est notamment le cas pour la prévention, l’éducation des patients, les prélèvements de dépistage, l’examen clinique et la formation des soignants.
-
Modèle de palpation mammaire L51 3B Scientific pour la sensibilisation et l’apprentissage du dépistage du cancer du sein
-
Modèle de palpation mammaire L50 pour l’enseignement des techniques de palpation mammaire
- Boîte de 50 brosses cervicales Comed pour les examens gynécologiques et le dépistage du col
- Brosse exo et endocervicale stérile Medistock pour les prélèvements cervicaux
FAQ – Oncologue, cancer et dépistage
Quelle est la différence entre oncologue et cancérologue ?
Il n’y a pas de différence de fond : oncologue et cancérologue désignent le spécialiste du cancer. Selon les situations, la prise en charge peut mobiliser un oncologue médical, un radiothérapeute ou un chirurgien spécialisé en cancérologie.
Quand consulter un oncologue ?
On consulte généralement un oncologue lorsqu’un cancer est suspecté ou confirmé, ou lorsqu’un médecin adresse le patient pour un avis spécialisé, une confirmation diagnostique, une proposition de traitement ou un suivi oncologique.
Quels sont les principaux traitements du cancer ?
Les principaux traitements sont la chirurgie, la radiothérapie, les traitements médicamenteux comme la chimiothérapie, l’hormonothérapie ou l’immunothérapie, ainsi que la greffe de cellules souches dans certaines maladies hématologiques.
Pourquoi le dépistage du cancer est-il si important ?
Parce qu’un cancer détecté tôt est généralement plus facile à traiter. Le dépistage peut aussi permettre d’identifier des lésions précancéreuses avant qu’elles n’évoluent en véritable tumeur.
Quels comportements permettent de réduire le risque de cancer ?
Les principaux leviers sont l’arrêt du tabac, la limitation de l’alcool, l’activité physique régulière, le maintien d’un poids adapté, la protection contre les UV et la participation aux programmes de dépistage.
Quels professionnels de santé sont concernés par ce sujet ?
Les médecins généralistes, gynécologues, radiologues, oncologues, infirmiers, sages-femmes, pharmaciens, biologistes, kinésithérapeutes et équipes hospitalières sont tous concernés, selon leur rôle dans le dépistage, l’orientation, l’information ou le suivi des patients.
📌 Points clés à retenir
- 🎗️ L’oncologue est le spécialiste du cancer, du diagnostic au suivi.
- 🧪 Le dépistage précoce améliore les chances de guérison et peut permettre d’identifier des lésions avant qu’elles n’évoluent.
- 💊 Les traitements associent selon les cas chirurgie, chimiothérapie, radiothérapie, hormonothérapie, immunothérapie et parfois greffe.
- 🛡️ Une part importante des cancers peut être liée à des facteurs de risque évitables comme le tabac, l’alcool, la sédentarité ou l’exposition excessive aux UV.
- 🏥 Les professionnels de santé peuvent s’appuyer sur du matériel médical et des supports pédagogiques pour la prévention, le dépistage et l’information des patients.
📚 Sources consultables
- Institut national du cancer – Données globales d’épidémiologie des cancers
- Institut national du cancer – Panorama des cancers 2024
- Institut national du cancer – Les principaux traitements
- Ameli – Dépistage organisé du cancer du sein pour les femmes de 50 à 74 ans
- Ameli – Dépistage organisé du cancer colorectal
- Ameli – Dépistage organisé du cancer du col de l’utérus
- Institut national du cancer – Le tabac, premier facteur de risque évitable de cancers
- Institut national du cancer – Activité physique et prévention primaire
- Institut national du cancer – Vaccination contre les cancers HPV

